Saúde para todos
O SUS, o maior sistema de saúde do planeta, está entrando em colapso, mas precisa ser tratado como uma joia nacional

“Vamos parar de fingir que pagamos ao médico, e o médico, de fingir que trabalha.” A boutade do ministro da Saúde, Ricardo Barros, disparada em 13 de julho durante um fórum em Brasília, soou como cianeto para as mulheres e homens de branco. A resposta foi imediata e virulenta. “O comentário é pejorativo e se mostra desconectado da realidade a respeito do trabalho dos profissionais da saúde, em especial dos médicos, bem como da própria dinâmica de funcionamento do Sistema Único de Saúde (SUS)”, reagiu a Associação Médica Brasileira, em uma nota levada aos jornais. “Senhor ministro, não se pode responsabilizar os médicos pela falta de infraestrutura nos postos de saúde e nos hospitais, pelo desabastecimento de insumos e medicamentos, pela dificuldade de acesso a exames”, acrescentou um documento da Sociedade Brasileira de Pediatria.
A frase insensata do ministro e a grita corporativa desnudaram um capítulo dramático da vida brasileira: nunca se viram tantos problemas no maior sistema de saúde pública do planeta — uma obra coletiva e monumental, da qual dependem 150 milhões de pessoas, que precisa ser tratada como uma joia nacional. Diz Mauro Luiz de Britto Ribeiro, presidente em exercício do Conselho Federal de Medicina: “O sistema está em colapso”. O sistema é gigantesco, mas suas fragilidades não resistem a um olhar cuidadoso. A saber:
baixo orçamento. Investe-se pouco no SUS, apesar de sua imensidão. De acordo com o mais recente relatório da Organização Mundial da Saúde, divulgado em junho deste ano, o Brasil é o terceiro pior país das Américas em termos de gastos na área da saúde — perde para o Haiti e para a Venezuela. Em 2014, apenas 6,8% do Orçamento público brasileiro foi destinado ao setor. No Canadá, país que tem um sistema semelhante ao do Brasil, o valor corresponde a 18,8%. Um estudo do Conselho Federal de Medicina mostrou ainda que, nos últimos catorze anos, um total de 66,2 bilhões de reais liberados para ser investidos na saúde não foi aplicado efetivamente. Na ponta do lápis: de cada 10 reais previstos, 6 reais deixaram de ser usados.

Descaso. Um relatório da Controladoria-Geral da União, divulgado em agosto deste ano, mostrou que onze estados e o Distrito Federal jogaram fora remédios de alto custo nos anos de 2014 e 2015 — sim, os medicamentos foram literalmente para o lixo. Tudo somado, o resultado de tanta irresponsabilidade chegou a 16 milhões de reais em desperdício em um período de apenas dois anos. Entre as causas alegadas estão validade vencida e armazenamento incorreto. Inépcia e incompetência, portanto.
A explosão populacional. Os 150 milhões de pessoas penduradas hoje no SUS representam número maior do que o total da população brasileira em 1988, ano em que o sistema foi criado. E essa soma só tende a crescer: em 2016 e 2017, 2,5 milhões de brasileiros perderam o convênio médico privado em decorrência da crise econômica. A expectativa de vida aumentou, num movimento global e inexorável — atualmente se vive uma década a mais do que se vivia nos anos 1980. Ou seja, há mais gente e mais gente idosa. O problema é que envelhecemos muito mal. Metade dos brasileiros que chegam aos 60 anos sofre de hipertensão, segundo levantamentos recentes. A demanda por medicação e atendimento médico é cada vez maior. A conta, naturalmente, não fecha.
Pelo SUS, os brasileiros podem receber gratuitamente remédios contra aids, diabetes, pressão alta e para o coração. Podem vacinar os filhos e submeter-se a cirurgias complexas. Nas palavras de Drauzio Varella, o médico sem fronteiras, em entrevista à Folha de S.Paulo, no jubileu de ouro da formatura de sua turma pela USP: “O SUS é a maior revolução deste meio século, uma conquista definitiva”. Está na Constituição de 1988: “Saúde é direito de todos e dever do Estado”. A partir do próximo ano, porém, o princípio estará sob forte ameaça. Em 2018, entrará em vigor a Emenda Constitucional 95, conhecida como a PEC do Teto. A nova lei, que limita o reajuste dos gastos públicos pela inflação — deixando de ser vinculado ao crescimento da receita —, afetará o SUS em cheio. Estima-se que, se nada de diferente for feito, a mudança na correção monetária provocará a subtração de 415 bilhões de reais ao sistema de saúde pública do país nos próximos vinte anos.
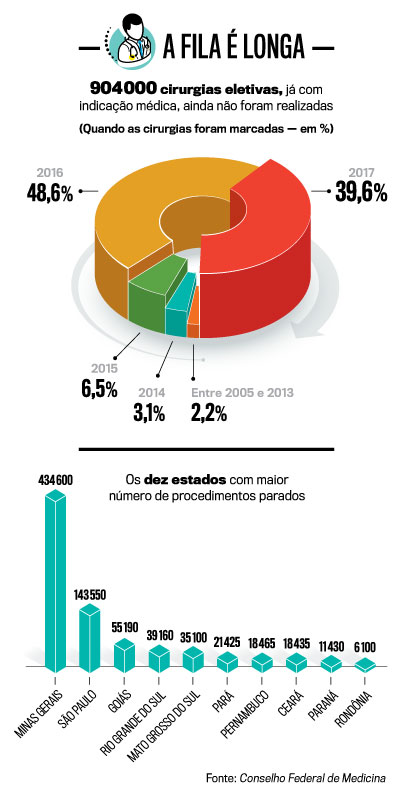
A demonstração cabal de que algo não funciona, e o dever não está sendo cumprido, são as filas, que em 2017 serpentearam por todo o país (veja no quadro). Entre 2010 e 2015, o Brasil perdeu 23 600 leitos destinados a internação por mais de 24 horas. As especialidades mais afetadas foram psiquiatria, pediatria cirúrgica, obstetrícia e cirurgia geral. Não há fórmulas mágicas para melhorar o cenário, sobretudo por se tratar de um sistema que vem sendo maltratado por tantos anos e pela dimensão que o problema tomou. Mas há soluções que, se adotadas em curto prazo, podem fazer diferença.
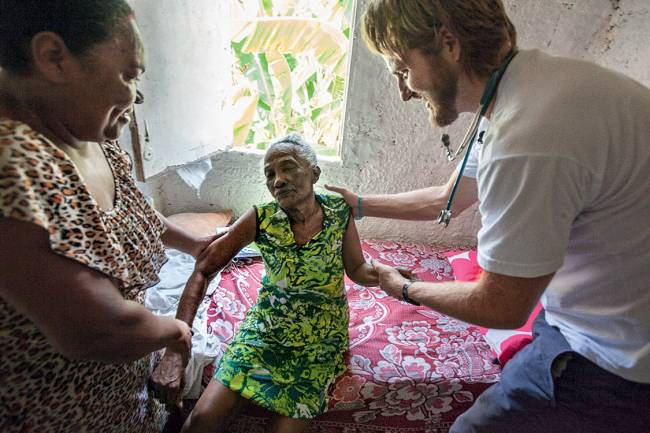
A principal é investir mais na saúde básica, a porta de entrada do SUS. Diz Florisval Meinão, diretor da Associação Paulista de Medicina: “Uma atenção primária valorizada e bem estruturada é capaz de reduzir 70% dos casos de complicações de saúde”. Em 2013, com o Mais Médicos, o governo deu um passo essencial nesse sentido, de forma a evitar (ou ao menos adiar) o colapso na saúde. Os profissionais do programa orientam sobre a prevenção de doenças, resolvem problemas menos complexos e fazem a triagem de casos graves. Parte deles, sobretudo os estrangeiros, cobre uma lacuna ainda mais dramática ao atender no interior do país, para onde vai menos da metade dos médicos brasileiros. Cerca de 63 milhões de pessoas são assistidas pelo programa. Ações como essa têm resultado no controle de doenças, em especial as crônicas. O programa, antes previsto para terminar em 2019, deverá ser prorrogado por mais três anos.
Publicado em VEJA de 27 de dezembro de 2017, edição nº 2562

 SEGUIR
SEGUIR
 SEGUINDO
SEGUINDO

 Galvão Bueno tem contas penhoradas por dívida milionária de vinícola
Galvão Bueno tem contas penhoradas por dívida milionária de vinícola Shopping se manifesta sobre ‘calote’ de Taís Araújo
Shopping se manifesta sobre ‘calote’ de Taís Araújo Mais um dia na vida de Elon Musk: ações da Tesla caem, carros encalham
Mais um dia na vida de Elon Musk: ações da Tesla caem, carros encalham A milionária conta dos carros blindados de Eduardo Paes no Rio
A milionária conta dos carros blindados de Eduardo Paes no Rio Interpol atende Argentina e emite alerta de prisão contra ministro do Irã
Interpol atende Argentina e emite alerta de prisão contra ministro do Irã







