“A cirurgia do coração provavelmente atingiu os limites estabelecidos pela natureza para todas as cirurgias. Nenhum método e nenhuma descoberta podem superar as dificuldades naturais que acompanham uma ferida no coração.” Quase no fim do século XIX, precisamente no ano de 1896, o feito do cirurgião alemão Ludwig Rehn — a sutura de um corte no coração de um rapaz de 20 anos depois de uma facada — foi descrito pelo cirurgião inglês Stephen Paget no livro The Surgery of the Chest como o ápice dos procedimentos dedicados a tentar salvar a vida humana. Hoje, a afirmação não teria sentido. Ao longo dos últimos anos, os médicos agiram para corrigir defeitos cardíacos congênitos, descobriram meios de manter o coração batendo durante operações e exploraram caminhos para desobstruir artérias. Foram além. Das tradicionais cirurgias de peito aberto, ainda indicadas em alguns casos, os profissionais passaram para métodos menos invasivos, que possibilitam a troca ou correções nas válvulas sem a necessidade de corte, como o implante transcateter de válvula aórtica (TAVI), procedimentos robóticos e novos protocolos pós-operatórios que têm permitido tratar pessoas impossibilitadas de ser submetidas a operações mais complexas. Stephen Paget estava errado. A proeza do alemão Ludwig Rehn era só o começo.
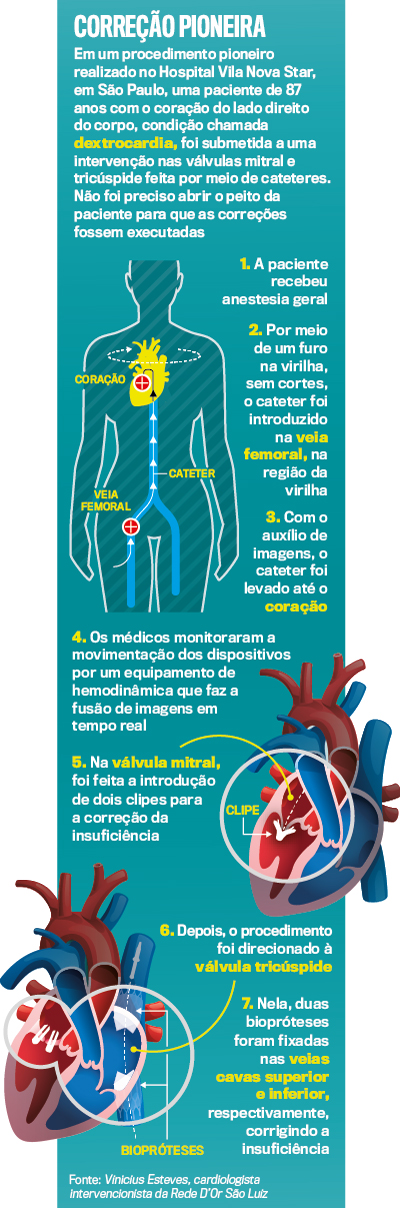
Em 18 de janeiro deste ano, a equipe do cardiologista intervencionista Vinicius Esteves, da Rede D’Or São Luiz, deu uma bela demonstração disso. O time adotou a TAVI para corrigir um quadro de insuficiência das válvulas mitral e tricúspide de uma paciente de 87 anos que não respondia mais aos tratamentos com remédios (veja no quadro). Aórtica, pulmonar, tricúspide e mitral são as quatro válvulas que trabalham de forma ritmada para controlar a circulação do sangue pelo coração e garantir seu retorno para o organismo. Nelas, há estruturas semelhantes a portas de saloons, aqueles do Velho Oeste, que se abrem e se fecham durante a passagem do sangue. Se deixam de funcionar adequadamente, o paciente pode ter um quadro de estenose: a “porta” tem problemas para abrir, ou de insuficiência, dificuldade para fechar. No caso de insuficiência da mitral e da tricúspide, a falha promove o retorno do sangue ao coração, afetando seu funcionamento. Fadiga, falta de ar e tontura estão entre os sinais mais comuns de problemas.
O implante transcateter foi escolhido pelos cirurgiões em razão da frágil condição de saúde da paciente. Em casos como o dela, intervenções de grande porte não são recomendadas. Na TAVI, nenhum corte é feito. Cateteres são introduzidos através de um pequeno furo preferencialmente na artéria femoral, localizada na região da virilha, e servem de veículo para transportar até o coração os dispositivos necessários à correção ou à substituição das válvulas. “É uma técnica tão eficaz e segura quanto a cirurgia convencional, mas menos agressiva”, diz Esteves. A modalidade permite recuperação mais rápida e menor tempo de internação em comparação com as intervenções que exigem a abertura do tórax. Houve nesse episódio um ineditismo: pela primeira vez no mundo foram tratadas duas válvulas em um paciente com dextrocardia, condição caracterizada pelo posicionamento do coração do lado direito do corpo. E deu tudo certo. A paciente encontra-se em recuperação.
A execução de um procedimento desse gênero é possível graças à incrível combinação de dispositivos mais eficientes com sistemas que permitem a fusão de imagens do interior do coração em tempo real e expertise humana. Curioso é saber que o cateter, artefato tão simples e conhecido, tenha papel tão relevante. “Antes, eles eram usados somente para o diagnóstico de doenças”, explica Fabio Jatene, diretor da Divisão de Cirurgia Cardiovascular do Instituto do Coração. “Hoje são recursos de tratamento.” O médico alemão Werner Theodor Otto Forssmann (1904-1979) ficaria feliz ao saber do destino de sua invenção. Quando a criou, usando a si próprio de cobaia, foi esnobado — só teve o pioneirismo reconhecido décadas depois, ao ganhar o Prêmio Nobel de Medicina em 1956. Forssmann agora veria os finos tubos de plástico fazendo parte do sofisticado arsenal da cardiologia. Por meio dos cateteres, médicos também levam stents (dispositivos que desobstruem artérias) a pontos onde são necessários, prevenindo ou tratando o infarto. Décadas atrás, era impossível chegar até eles sem abrir o peito do paciente.
A evolução dos procedimentos minimamente invasivos na cardiologia fez a especialidade se aproximar da cirurgia robótica, baseada no uso de braços mecânicos comandados por cirurgiões — os braços executam movimentos absolutamente precisos, diferentemente da mão humana. No Hospital Israelita Albert Einstein, de São Paulo, dois procedimentos de destaque foram realizados com a ajuda dos robôs. Em 2019, o hospital foi o primeiro do Hemisfério Sul a fazer a desobstrução de coronárias de um homem de 55 anos por meio do equipamento. Depois, na pandemia de Covid-19 veio a ideia de usá-lo para tratar pacientes infectados que necessitavam ter artérias desobstruídas e, ao mesmo tempo, aumentar a segurança dos profissionais envolvidos no atendimento. “Durante o procedimento habitual há proximidade entre o paciente e a equipe”, explica Marcelo Franken, gerente médico do Programa de Cardiologia da organização. “Como lidávamos com pacientes contaminados pelo coronavírus, poderia haver risco de exposição do time”, diz. Os médicos conduziram um estudo com dez casos e demonstraram que, manipulando os cateteres via robô, os profissionais conseguiram ficar a mais de 2 metros dos pacientes durante a maior parte do procedimento. No futuro, acredita Franken, intervenções assim talvez possam ser realizadas a distância, beneficiando moradores de locais remotos carentes de profissionais. Afinal, de modo bem simples, bastaria ter um robô ao lado do paciente e especialistas direcionando seus movimentos de qualquer outra parte do país.
Evoluções médicas, no entanto, não se dão apenas no âmbito tecnológico. E assim é com o que ocorre na cardiologia neste momento fascinante. Em busca de oferecer mais conforto ao paciente, especialistas trabalham em protocolos de pós-operatório para que a alta ocorra mais rápido. “Em vez de ficar uma semana no hospital, ele sai em três dias com orientação para fazer reabilitação”, relata Fabio Jatene. Tudo isso não fará a cirurgia de peito aberto desaparecer, evidentemente. O que muda é o refinamento na hora de sua indicação. Idosos, como se sabe, são mais vulneráveis a complicações em operações de grande porte. Portanto, quanto menos agressivo o procedimento, melhor. O fato é que operações pouco invasivas, como a realizada em São Paulo recentemente, representam um imenso e louvável gesto de delicadeza para o órgão que todos os dias nos garante a vida.
Publicado em VEJA de 9 de fevereiro de 2022, edição nº 2775


 SEGUIR
SEGUIR
 SEGUINDO
SEGUINDO





 O passado criminoso de um dos maiores campeões da música pop dos anos 80
O passado criminoso de um dos maiores campeões da música pop dos anos 80 As dívidas do homem que explodiu bombas na frente do STF
As dívidas do homem que explodiu bombas na frente do STF Banco rebaixa classificação do Brasil e aumenta aposta na Argentina
Banco rebaixa classificação do Brasil e aumenta aposta na Argentina A Geração Z está trocando o Spotify por uma tecnologia retrô
A Geração Z está trocando o Spotify por uma tecnologia retrô A data mais esperada pelos fãs de novelas entediados com ‘Mania de Você’
A data mais esperada pelos fãs de novelas entediados com ‘Mania de Você’








